
Un indice per predire l'insorgenza di diabete negli ipertesi
Categoria : metabolismo
Data : 04 gennaio 2007
Autore : admin
Intestazione :
Usando i dati dello studio ASCOT-BPLA sono stati individuati i fattori che predicono l'insorgenza di nuovi casi di diabete negli ipertesi.
Testo :
Lo studio ASCOT (Anglo-Scandinavian Cardiac Outcomes Trial) č stato disegnato al fine di stabilire se nuovi farmaci antipertensivi fossero maggiormente efficaci rispetto a diuretici e betabloccanti nella riduzione degli eventi correlati alla ipertensione. In questo trial multicentrico, randomizzato e controllato, sono stati reclutati 19.257 pazienti ipertesi (etŕ 40-79 anni) con almeno altri 3 fattori di rischio cardiovascolare, assegnati ad amlodipina (5-10 mg/die), eventualmente associata a perindopril (4-8 mg/die), oppure ad atenololo (50-100 mg/die), eventualmente associato a bendroflumethiazide (1,25-2,5 mg/die) e potassio, se necessario. L'end-point primario dello studio era l'infarto non fatale e la coronaropatia fatale.
Lo studio č stato interrotto anticipatamente dopo 5,5 anni. Infatti, anche se l'end-point primario non differiva tra i due gruppi (429 eventi nel gruppo amlodipina-perindopril e 474 eventi nel gruppo atenololo-bendroflumethiazide; RR 0,90; IC95% 0,79-1,02), vi era un minor numero di stroke fatali e non fatali (RR 0,77; IC95% 0,66-0,89), di eventi cardiovascolari totali e di procedure (RR 0,84; IC95% 0,79-0,90), e di mortalitŕ totale (738 vs 820; RR 0,89; IC95% 0,81-0,99) nel gruppo trattato con il calcioantagonista. L'incidenza di nuovi casi di diabete (NOD), un end point predefinito dello studio, era piů bassa nel gruppo trattato con i farmaci piů recenti (8% vs 11, 4 %; RR 0,70; IC95% 0,63-0,78) rispetto a quelli piů datati.
Tra la popolazione arruolata nello studio ASCOT 10305 pazienti con livelli di colesterolo totale inferiori a 6.5 250 mg/dL furono ulteriormente randomizzati a ricevere atorvastatina 10 mg/die o placebo (ASCOT-LLA lipid-lowering arm ). L'end point primario era rappresentato da infarto miocardico non-fatale e malattia coronarica fatale. Il trattamento č stato interrotto dopo una media di 3,3 anni. Fin dal primo anno č emerso un netto beneficio nel gruppo trattato con l'Atorvastatina. Ci sono stati 100 eventi primari nel gruppo Atorvastatina contro 154 nel gruppo placebo ( hazard ratio : 0,64 ; p= 0.0005). Il rischio di ictus fatale o non fatale č stato ridotto del 27% nel gruppo Atorvastatina ( 89 casi contro 121 casi nel gruppo placebo; p=0.024 ), il rischio di eventi cardiovascolari totali del 21% ( 389 versus 486; p=0.0005 ), il rischio di eventi coronarici totali del 29% ( 178 versus 247; p=0.0005 ). Nel gruppo trattato con l'Atorvastatina ci sono stati 185 morti e 212 nel gruppo placebo ( hazard ratio : 0,87; p=0.16 ). Dopo 1 anno l'Atorvastatina ha abbassato il colesterolo plasmatico totale di circa 1,3 mmol/L rispetto al placebo; a 3 anni la riduzione č stata di 1,1 mmol/L
Il braccio lipid-lowering dello studio ASCOT fu dunque stoppato per manifesta superioritŕ della atorvastatina vs placebo.
Successivamente i dati dello studio ASCOT sono stati utilizzati per una serie di analisi post hoc tra cui uno di questi ha analizzato i fattori di rischio significativamente correlati all'insorgenza di NOD. I risultatai di questa analisi sono stati presentati al congresso mondiale di cardiologia di Barcellona 2006. I fattori indipendenti rivelatisi all'analisi multivariata piů fortemente correlati con il NOD sono risultati i livelli di glicemia basale a digiuno, il BMI, i trigliceridi e l'uso di farmaci antianginosi. (vedi tabella).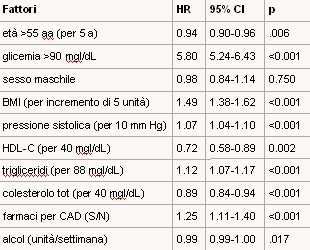
Stratificando la popolazione studiata in quartili in base ai fattori di rischio sopraelencati, il gruppo nel quartile piů elevato ha presentato un rischio di NOD quasi 20 volte superiore a quello del quartile piů basso (HR 19.0 95% IC 14.3-25.4). Gli Autori concludono che usando i parametri rivelatisi piů fortemente associati con il NOD č possibile costruire un indice per un'accurata stratificazione del rischio di NOD in pazienti ipertesi.
Fonte: Ajay K Gupta; World Congress of Cardiology, Barcellona 2006
Referenze
1) Lancet 2003; 361:1149-1158
2) Lancet 2005; 366:895-906